- 1. Beban Global Kanker Serviks dan Tantangan Skrining
Kanker serviks tetap menjadi tantangan kesehatan masyarakat global yang besar, meskipun sebagian besar dapat dicegah melalui skrining yang efektif dan intervensi dini. Menurut Organisasi Kesehatan Dunia (WHO), diperkirakan 662.000 kasus baru dan 349.000 kematian terjadi di seluruh dunia pada tahun 2022, menjadikannya kanker keempat yang paling umum dan penyebab kematian terkait kanker keempat terkemuka di kalangan wanita. Beban penyakit ini terkonsentrasi secara tidak proporsional di negara-negara berpenghasilan rendah dan menengah (LMICs), di mana angka kejadian dan kematian jauh lebih tinggi daripada di negara-negara berpenghasilan tinggi. Hal ini terutama disebabkan oleh kurangnya program skrining berkualitas tinggi dan deteksi serta pengobatan lesi prakanker yang efisien, yang diperparah oleh:
-Infrastruktur penyaringan yang tidak ada atau lemah.: Kurangnya layanan skrining yang mudah diakses dan terjamin kualitasnya.
-Keterbatasan sumber dayaKeterbatasan infrastruktur laboratorium, logistik rantai dingin, dan pasokan listrik yang andal.
-Kekurangan tenaga kerjaKekurangan tenaga kerja laboratorium dan klinis yang terlatih.
-Penundaan dan kehilangan tindak lanjut: Keterlambatan antara pengambilan sampel dan ketersediaan hasil, menyebabkan penundaan dalam penanganan klinis atau pasien hilang dari tindak lanjut[1].
2. Etiologi dan Dasar Molekuler Karsinogenesis Serviks
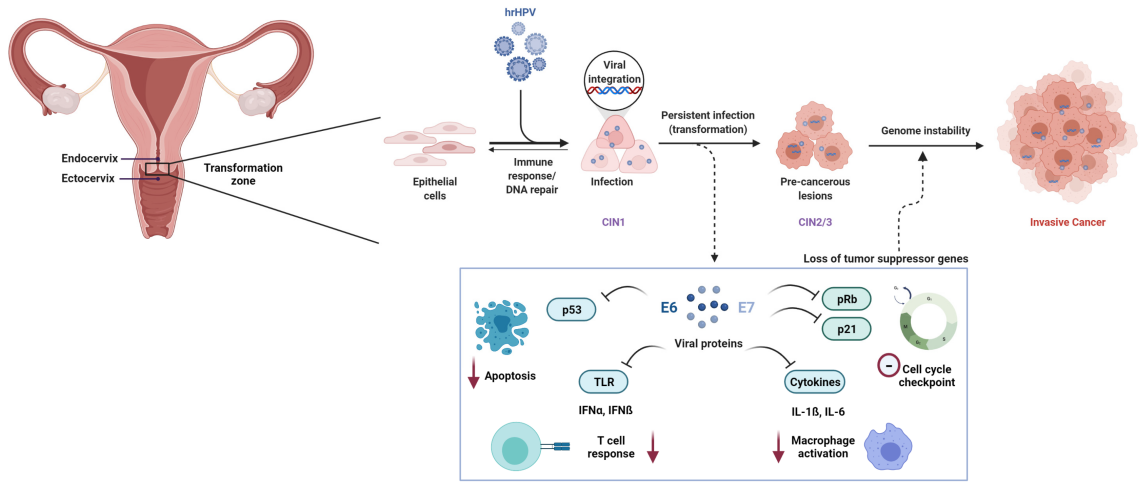
Infeksi persisten dengan human papillomavirus (HPV) berisiko tinggi (HR-HPV) merupakan penyebab utama kanker serviks. Di antara lebih dari 200 genotipe HPV yang teridentifikasi, setidaknya12 jenistelah diklasifikasikan sebagai karsinogenik (Grup 1) oleh Badan Internasional untuk Penelitian Kanker (IARC).

Pada tingkat molekuler, karsinogenesis yang dimediasi HPV terutama didorong oleh onkoprotein virus E6 dan E7. E6 mendorong degradasi protein penekan tumor p53, sementara E7 secara fungsional menonaktifkan protein retinoblastoma (Rb), yang mengakibatkan disregulasi siklus sel dan transformasi ganas.
3.Strategi Skrining yang Direkomendasikan WHO
Organisasi Kesehatan Dunia merekomendasikan tes asam nukleat HPV (NAT) sebagai metode skrining utama yang lebih disukai untuk pencegahan kanker serviks.
Populasi umum:NAT berbasis DNA atau mRNA HPV
Perempuan yang hidup dengan HIV:NAT berbasis DNA HPV
Interval pemeriksaan:
Wanita usia 30–65 tahun: Setiap 5–10 tahun
Wanita yang hidup dengan HIV: Setiap 3–5 tahun
Dibandingkan dengan metode berbasis sitologi, pengujian HPV menunjukkansensitivitas yang lebih tinggidan menyediakannilai prediksi negatif yang lebih unggul, sehingga memungkinkan interval pemeriksaan yang lebih lama dan lebih hemat biaya.
4.Profil Produk Target WHO untuk Tes Skrining HPV
WHO telah mengembangkanProfil Produk Target (TPP)untuk uji skrining HPV yang ditujukan untuk digunakan di lingkungan yang terdesentralisasi dan terbatas sumber daya.[1]
Karakteristik utama meliputi:
- Kompatibilitas dengan spesimen yang dikumpulkan sendiri
- Deteksi beberapa genotipe HPV berisiko tinggi (≥12 tipe)
- Pengoperasian oleh personel yang tidak terlatih di laboratorium
- Hasil tersedia dalam satu kali kunjungan klinis
Kriteria ini mendukung pengujian di tempat perawatan dan strategi "pemeriksaan dan pengobatan".
5.Platform Deteksi HPV Berisiko Tinggi yang Sepenuhnya Otomatis
Sistem AIO800 dari Macro & Micro-Test menyediakanalur kerja pengambilan sampel hingga jawaban yang sepenuhnya otomatisMengintegrasikan ekstraksi, amplifikasi, dan deteksi asam nukleat sesuai dengan strategi skrining yang direkomendasikan WHO.

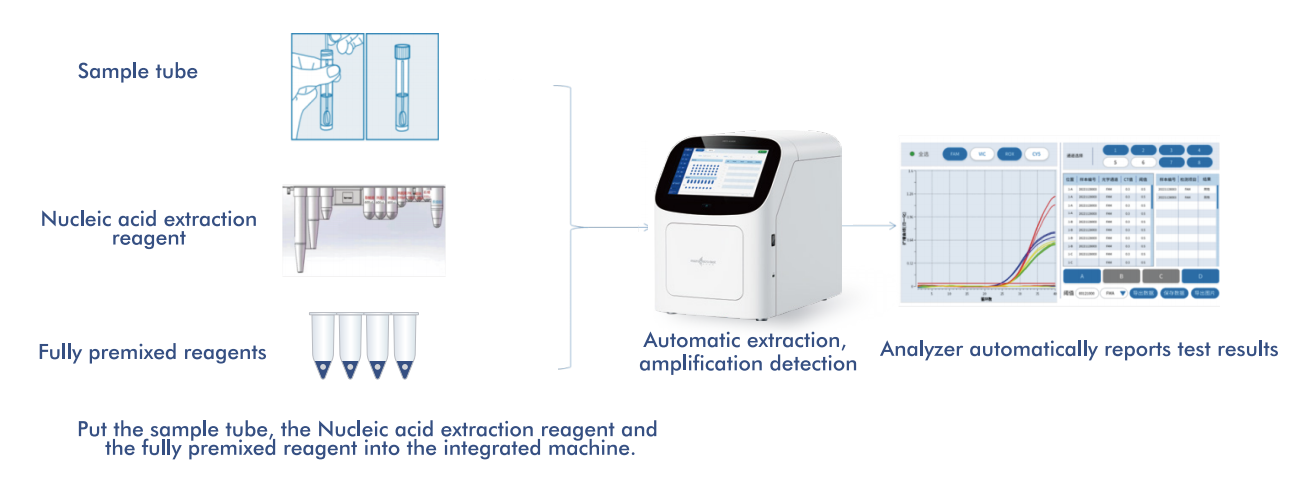
5.1 Alur Kerja Otomatisasi Sampel-ke-Jawaban
Platform ini mengintegrasikan ekstraksi, amplifikasi, dan deteksi asam nukleat ke dalam satu sistem tertutup, yang membutuhkan intervensi operator minimal. Desain ini:
- -Mengurangi ketergantungan pada personel laboratorium khusus
- -Meminimalkan variabilitas proses dan risiko kontaminasi
- -Memungkinkan penerapan di lingkungan layanan kesehatan yang terdesentralisasi
Pada saat yang sama, kapasitas pemrosesannya mendukung penerapannya di laboratorium terpusat, sehingga mempermudah program penyaringan berskala besar.
5.2 Cakupan Genotipe yang Luas
Sistem ini mendeteksi 14 tipe HPV berisiko tinggi, termasuk semua 12 tipe karsinogenik yang diklasifikasikan oleh IARC (HPV16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, dan 59), serta HPV66 dan HPV68.
Yang terpenting, ini menyediakanpeng genotyping spesifik tipehasilnya memungkinkan stratifikasi risiko dan manajemen klinis yang lebih tepat.
5.3 Sensitivitas Analitis dan Implikasi Klinis
Dengan batas deteksi 300 kopi/mL, sistem ini mampu mengidentifikasi infeksi HPV tingkat rendah yang berkontribusi pada:
- - Deteksi dini infeksi yang relevan secara klinis
- -Peningkatan nilai prediksi negatif
- -Dukungan untuk interval pemeriksaan yang lebih panjang
5.4 Dukungan untuk Pengambilan Sampel Mandiri
Platform ini kompatibel dengan keduanyasampel usap serviks dan spesimen urin yang dikumpulkan sendiriselaras dengan rekomendasi WHO untuk mengatasi hambatan utama terhadap peningkatan partisipasi dalam skrining, termasuk:
- -Akses terbatas ke fasilitas perawatan kesehatan
- -Kendala sosiobudaya
Waktu posting: 27 Maret 2026
