Tanggal 24 Maret 2026 menandai Hari Tuberkulosis Sedunia ke-31. Organisasi Kesehatan Dunia (WHO) telah mengumumkan tema global tahun ini sebagai berikut:“Ya! Kita bisa mengakhiri TBC!”, menekankan bahwa kepemimpinan pemerintah yang kuat, komitmen politik yang berkelanjutan, dan tindakan multisektoral yang terkoordinasi sangat penting untuk mengakhiri epidemi tuberkulosis (TB).

Kemajuan Global dan Tantangan yang Masih Ada
Menurut Laporan Tuberkulosis Global 2025, pengendalian TB global mencapai tonggak penting pada tahun 2024, dengan iAngka kejadian dan kematian menurununtuk pertama kalinya sejak pandemi COVID-19.
Perkiraan10,7 juta orangPada tahun 2024, terjangkit TB, termasuk 54% laki-laki, 35% perempuan, dan 11% anak-anak dan remaja. Di antara kasus-kasus ini, sekitar619.000 (5,8%)terinfeksi HIV secara bersamaan, dan390.000 (3,6%)adalah TB yang resisten terhadap berbagai obat atau resisten terhadap rifampisin (MDR/RR-TB).
TBC menyebabkan sekitar1,23 juta kematianPada tahun 2024, TB tetap menjadi penyebab kematian akibat infeksi yang paling utama di dunia, melampaui COVID-19. Setelah tiga tahun peningkatan antara tahun 2021 dan 2023, insiden TB global menurun hampir 2% pada tahun 2024, yang mencerminkan pemulihan bertahap layanan TB.[1]
Secara geografis,67% kasusKasus-kasus tersebut terkonsentrasi di delapan negara: India, india, Filipina, Cina, Pakistan, Nigeria, Republik Demokratik Kongo, dan Bangladesh.
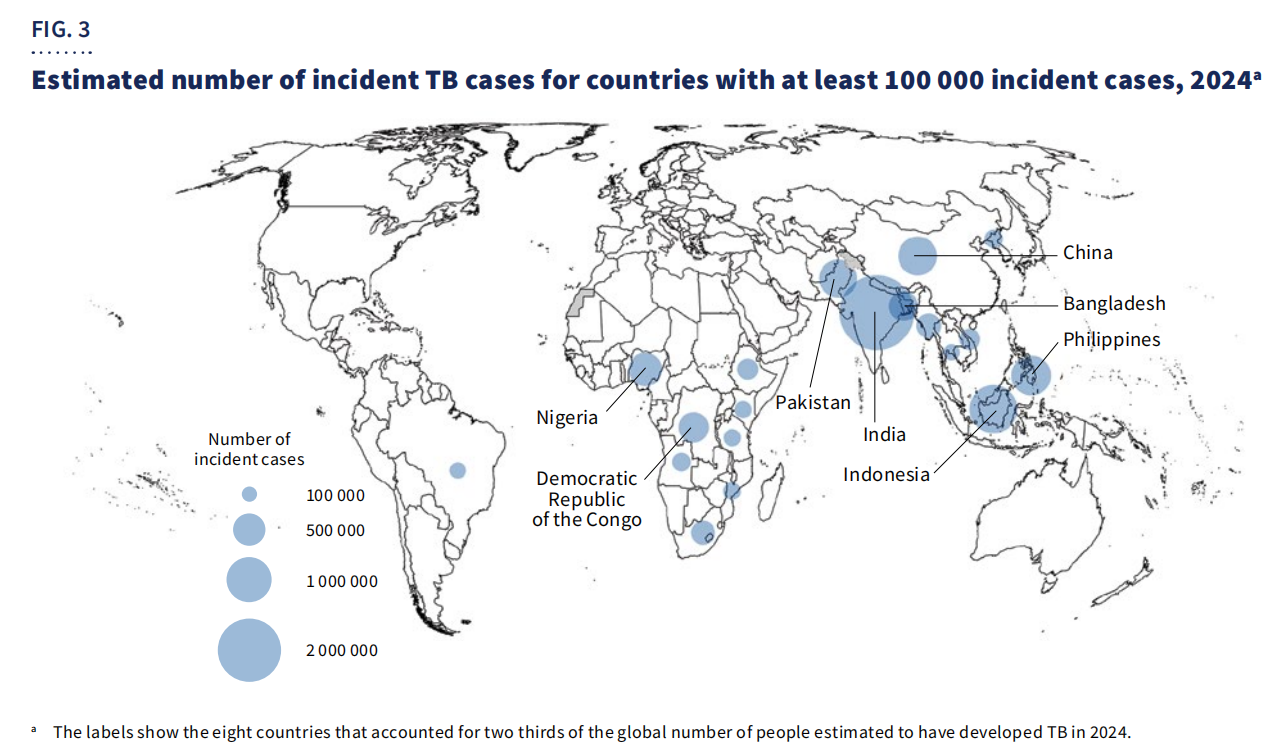
Terlepas dari kemajuan yang ada, TBC tetap menjadi penyebab utama kematian di antara orang yang hidup dengan HIV dan kontributor utama kematian yang terkait dengan resistensi antimikroba. Pendanaan global terus tidak mencukupi, dengan hanyaUS$5,9 miliartersedia pada tahun 2024—jauh di bawahTarget tahunan sebesar US$22 miliardijadwalkan untuk tahun 2027.
Angka-angka ini menyoroti kebutuhan mendesak untuk memperkuat program pengendalian TB secara global, dengan fokus pada perluasan akses terhadap diagnostik, peningkatan hasil pengobatan, dan penanganan faktor penentu sosial yang mendorong penularan TB. TB terus membutuhkan kerja sama internasional yang kuat dan komitmen politik untuk mencapai tujuan Strategi Pemberantasan TB.
Mycobacterium tuberculosis: Patogenesis dan Klasifikasi
Mycobacterium tuberculosis (MTB/M. tuberculosis) adalah patogen utama dan paling umum yang bertanggung jawab atas tuberkulosis (TB). Bakteri ini dapat masuk ke tubuh manusia melalui saluran pernapasan, saluran pencernaan, atau kulit dan selaput lendir yang rusak, menginfeksi berbagai organ dan menyebabkan berbagai bentuk TB. TB paru, yang terutama ditularkan melalui tetesan, menyumbang lebih dari 80% kasus TB. Gejala umum meliputi batuk, produksi dahak, dan hemoptisis. Setelah infeksi di paru-paru, bakteri dapat menyebar melalui aliran darah ke berbagai sistem, berpotensi menyebabkan TB tulang, saluran kemih, atau saluran pencernaan.[2]
MTB merupakan bagian dari genus Mycobacterium, yang meliputi:
- Kompleks Mycobacterium tuberculosis (MTBC): Terdiri dari M. tuberculosis, M. bovis, M. africanum, M. canettii, dan M. microti, di antara yang lainnya. Meskipun M. tuberculosis adalah penyebab utama TB, M. bovis dan M. africanum juga dapat menyebabkan penyakit ini.
- Mikobakteria non-tuberkulosis (NTM).
- Mycobacterium leprae, penyebab penyakit kusta.
Pendekatan Diagnostik Laboratorium
Diagnosis yang akurat dan tepat waktu sangat penting untuk pengendalian TB yang efektif. Organisasi Kesehatan Dunia menekankan bahwaTeknologi diagnostik molekuler yang cepat telah secara fundamental mengubah deteksi TBC dengan memungkinkan identifikasi patogen yang sangat sensitif dan spesifik sekaligus mendeteksi resistensi obat.[1].
- Mikroskopi dan Kulture: Kultur tetap menjadi standar emas untuk diagnosis TB, karena memungkinkan identifikasi pasti organisme yang masih hidup dan mendukung pengujian sensitivitas obat serta analisis genomik. Namun, karena laju pertumbuhan Mycobacterium tuberculosis yang lambat, hasilnya biasanya membutuhkan waktu 2–8 minggu, sehingga membatasi kegunaan klinisnya dalam pengambilan keputusan yang mendesak.
-Pengujian Imunologi: Metode imunologis, termasuk tes kulit tuberkulin (TST) dan uji pelepasan interferon-gamma (IGRA), mendeteksi respons imun tubuh terhadap infeksi TB. Meskipun berguna untuk mengidentifikasi infeksi laten, uji ini tidak dapat secara andal membedakan antara infeksi aktif dan infeksi sebelumnya, sehingga memiliki spesifisitas diagnostik yang terbatas di daerah dengan beban penyakit yang tinggi.
-Diagnostik Molekuler (NAAT): Tes berbasis DNA seperti amplifikasi asam nukleat (NAAT) direkomendasikan karena sensitivitas dan spesifisitasnya yang tinggi.
-Pengurutan Genom Generasi Berikutnya yang Ditargetkan (tNGS): Teknologi sekuensing target memberikan identifikasi mutasi terkait resistensi dengan resolusi tinggi. Pedoman WHO merekomendasikan tNGS sebagai alat canggih untuk deteksi resistensi obat pasca diagnosis, mendukung strategi pengobatan presisi [3].
-Pengurutan Metagenomik Generasi Berikutnya (mNGS): Pengurutan metagenomik memungkinkan deteksi berbagai macam patogen tanpa bias dan tanpa seleksi target sebelumnya. Pendekatan ini sangat berharga dalam skenario klinis yang kompleks atau tidak jelas, termasuk infeksi campuran dan pasien dengan gangguan imun, di mana diagnostik konvensional mungkin tidak mencukupi.
WHO lebih lanjut menyoroti bahwa konfirmasi mikrobiologis sangat penting untuk memulai terapi yang tepat dan meningkatkan hasil pasien, memperkuat pentingnya mengintegrasikan diagnostik molekuler canggih ke dalam program pengendalian TB [1].
Solusi Diagnostik Molekuler Komprehensif dari Macro & Micro-Test
1.Deteksi PCR Multiplex untuk TB dan Resistensi ObatTBC
| Kode Produk | Nama Produk | Sertifikasi |
| HWTS-RT001 | Kit Deteksi DNA Mycobacterium Tuberculosis (PCR Fluoresensi) | CE |
| HWTS-RT137 | Kit Deteksi Mutasi Resistensi Isoniazid pada Mycobacterium Tuberculosis (Kurva Peleburan) | CE |
| HWTS-RT074 | Kit Deteksi Asam Nukleat dan Resistensi Rifampisin Mycobacterium Tuberculosis (Kurva Peleburan) | CE |
| HWTS-RT102 | Kit Deteksi Asam Nukleat berbasis Amplifikasi Isothermal Probe Enzimatis (EPIA) untuk Mycobacterium tuberculosis | CE |
| HWTS-RT144 | Kit Deteksi Asam Nukleat Kompleks Mycobacterium Tuberculosis Beku Kering (Amplifikasi Isothermal Probe Enzimatis) | CE |
| HWTS-RT105 | Kit Deteksi DNA Mycobacterium Tuberculosis Beku Kering (PCR Fluoresensi) | CE |
| HWTS-RT147 | Kit Deteksi Asam Nukleat Mycobacterium Tuberculosis dan Resistensi Rifampisin, Isoniazid (Kurva Peleburan) | CE |
Apabila terdapat kecurigaan klinis yang kuat terhadap tuberkulosis (TB), makaHWTS-RT147Tes ini direkomendasikan untuk deteksi kualitatif infeksi MTB dan tuberkulosis resisten multi-obat (MDR-TB). Tes ini mengidentifikasi mutasi padagen rpoB, yang menyebabkan resistensi terhadap rifampisin (RIF), dan mutasi padagen katG dan InhAyang terkait dengan resistensi isoniazid (INH). Alat ini menyediakan tes satu kali yang efisien untuk MTB dan MDR-TB, dengan menggabungkan kontrol kualitas internal untuk meminimalkan hasil negatif palsu, memastikan hasil yang cepat dan akurat.
2.PTNseq Targeted Sequencing untuk Patogen Pernapasan dan Profiling Resistensi
| Kode Produk | Nama Produk | Spesifikasi. |
| HWKF-TS0001 | Kit Pengayaan Gen Patogen Infeksi Aliran Darah PTNseq | 24 tes/kit |
| HWKF-TS0002 | Kit Pengayaan Gen Mikroorganisme Patogen Infeksi Sistem Saraf Pusat PTNseq | 24 tes/kit |
| HWKF-TS0003 | Kit Pengayaan Gen Patogen Infeksi Pernapasan PTNseq | 24 tes/kit |
| HWKF-AT0003 | PTNseq Respiratory Infection Pathogenic Microorganisms Automated Enrichment Library Construction Kit (ONT) | 24 tes/kit |
| HWKF-TS0004 | Kit Pengayaan Gen Patogen Infeksi Spektrum Luas PTNseq | 24 tes/kit |
| HWKF-TS0005 | Kit Pengayaan Gen Mikroorganisme Patogen Menular Spektrum Ultra Luas PTNseq | 24 tes/kit |
| HWKF-TS0151 | Kit Pengujian Mycobacterium dan Pengayaan Gen Resistensi Obat (Metode Amplifikasi Berganda) | 24 tes/kit |
Dalam kasus infeksi saluran pernapasan campuran (termasuk infeksi saluran pernapasan atas dan bawah, tuberkulosis, dan penyakit pernapasan kronis), atau ketika analisis gen resistensi obat diperlukan (misalnya, dugaan tuberkulosis resisten obat), makaSeri PTNseq untuk deteksi gen bertarget dengan throughput tinggi.Dapat diterapkan. Berdasarkan teknologi pengurutan bertarget canggih, PTNseq menggunakan PCR ultra-multiplex untuk memperkaya sekuens target spesifik, dikombinasikan dengan pengurutan berkecepatan tinggi dan teknologi nanopore generasi ketiga untuk identifikasi patogen komprehensif dan profil resistensi obat.
Sistem ini menggunakan primer berpaten dengan spesifisitas tinggi untuk amplifikasi ultra-multipleks gen target. Didukung oleh basis data eksklusif dan algoritma bioinformatika cerdas, sistem ini menyediakan identifikasi patogen yang akurat beserta analisis resistensi obat dan gen virulensi. Pengayaan yang ditargetkan mengurangi interferensi dari DNA inang, meningkatkan sensitivitas pada sampel dengan latar belakang manusia yang tinggi dan memungkinkan deteksi efektif target yang sulit seperti...Mycobacterium tuberculosis, jamur, bakteri intraseluler, virus RNA, dan gen resistensi atau virulensi.
PTNseq mencapai batas deteksiserendah 100 salinan/mLdan meliputi175 patogen pernapasan umum, termasuk 76 bakteri, 73 virus, 19 jamur, 7 mikoplasma, sertaKlamidia, Rickettsia, dan 54 gen resistensi obatPanel tersebut mencakup hal-hal berikut:Mycobacterium tuberculosismikobakteri nontuberkulosis yang kompleks dan utama.
Seri PTNseq menggabungkan sensitivitas tinggi dengan efektivitas biaya, meningkatkan tingkat deteksi patogen dan mendukung terapi antimikroba individual sekaligus membantu mengurangi resistensi antimikroba. Terintegrasi dengan sistem persiapan pustaka pengurutan gen otomatis sepenuhnya (AIOS), sistem ini menyediakan solusi efisien di rumah sakit dengan waktu penyelesaian secepat 6,5 jam dari sampel hingga hasil.

3. Sekuensing Metagenomik untuk Deteksi Patogen Spektrum Luas
| Kode Produk | Nama Produk | Spesifikasi. |
| HWKF-MN0011 | Kit Deteksi Patogen Metagenomik (DNA-Illumina) | 24 tes/kit |
| HWKF-MN0018 | Kit Deteksi Patogen Metagenomik (DNA-MGI) | 24 tes/kit |
| HWKF-MN0021 | Kit Deteksi Patogen Metagenomik (DNA-ONT) | 24 tes/kit |
| HWKF-MN0012 | Kit Deteksi Patogen Metagenomik (RNA-Illumina) | 24 tes/kit |
| HWKF-MN0019 | Kit Deteksi Patogen Metagenomik (RNA-MGI) | 24 tes/kit |
| HWKF-MN0022 | Kit Deteksi Patogen Metagenomik (RNA-ONT) | 24 tes/kit |
| HWKF-MN0013 | Kit Deteksi Patogen Metagenomik (DNA+RNA-Illumina) | 24 tes/kit |
| HWKF-AYM0013 | Kit Konstruksi Pustaka Otomatis Deteksi Patogen Metagenomik (DNA+RNA-Illumina) | 24 tes/kit |
| HWKF-MN0020 | Kit Deteksi Patogen Metagenomik (DNA+RNA-MGI) | 24 tes/kit |
| HWKF-MN0023 | Kit Deteksi Patogen Metagenomik (DNA+RNA-ONT) | 24 tes/kit |
Ketika diagnosis klinis tidak jelas,Deteksi gen berkecepatan tinggi patogen mNGSPemeriksaan ini dapat dilakukan pada berbagai sampel dari pasien, termasuk cairan bilasan bronkoalveolar, dahak, usap tenggorokan, darah, efusi pleura, nanah, dan sampel jaringan. Pendekatan ini menggunakan teknologi pengurutan metagenomik, di mana sampel yang berbeda menjalani pra-perlakuan yang ditargetkan diikuti dengan ekstraksi asam nukleat menggunakan manik-manik kaca dan enzim pencerna dinding sel, sehingga meningkatkan efisiensi ekstraksi. Pengurutan diadaptasi ke berbagai platform, memastikan volume data yang tinggi untuk meningkatkan sensitivitas mNGS dan integritas perakitan. Data dianalisis menggunakan basis data yang dibangun sendiri dan algoritma cerdas untuk mendeteksilebih dari 20.000 patogenTermasuk bakteri, jamur, virus, dan parasit, yang memberikan informasi tentang mikroorganisme patogen yang dicurigai. Metode ini cocok untuk pasien yang sulit didiagnosis, sakit kritis, atau pasien dengan gangguan imun, termasuk identifikasiMTBkompleksDanNTM, serta infeksi campuran. Hal ini secara signifikan meningkatkan tingkat deteksi patogen dan membantu memandu penggunaan antibiotik yang tepat sasaran secara klinis, sehingga memungkinkan diagnosis infeksi yang akurat.
Kesimpulan
Meskipun kemajuan yang signifikan telah dicapai, tuberkulosis tetap menjadi tantangan kesehatan global utama, khususnya dalam konteks resistensi obat, kesenjangan pendanaan, dan akses yang tidak merata terhadap diagnostik.
WHO menekankan bahwa peningkatan akses terhadap diagnostik molekuler cepat dan teknologi pengurutan gen tingkat lanjut sangat penting untuk mencapai tujuan Strategi Pemberantasan TBC. Dengan inovasi, investasi, dan kolaborasi global yang berkelanjutan, pemberantasan TBC bukan lagi sekadar aspirasi, tetapi tujuan yang dapat dicapai.
Referensi:
- Organisasi Kesehatan Dunia. Laporan Tuberkulosis Global 2024/2025: Pengujian Diagnostik dan Pengobatan.
- Organisasi Kesehatan Dunia. Manual WHO untuk Pemilihan Tes Diagnostik Cepat Molekuler yang Direkomendasikan WHO untuk Deteksi Tuberkulosis dan Tuberkulosis Resisten Obat.
- Organisasi Kesehatan Dunia. Pedoman Terkonsolidasi WHO tentang Tuberkulosis: Modul 3 – Diagnosis (Pembaruan 2024).
Waktu posting: 24 Maret 2026
